Jeanne Brugère-Picoux
Professeur honoraire de pathologie médicale du bétail et des animaux de basse-cour (Ecole nationale vétérinaire d’Alfort), membre de l’Académie nationale de médecine, présidente honoraire de l’Académie vétérinaire de France

La fièvre charbonneuse ou charbon bactéridien (anthrax pour les Anglo-Saxons), due à Bacillus anthracis, est une zoonose qui affecte de nombreuses espèces animales, principalement les herbivores, et l’Homme. Les foyers sont généralement sporadiques en France (0 à 5 par an) mais parfois, il peut s’agir de véritables épidémies comme ce fut le cas en 2008 dans le Doubs et en 2016 en Moselle [1].
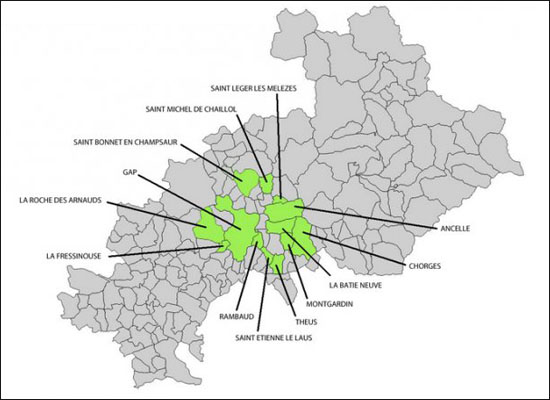
Depuis le 28 juin 2018, le département des Hautes-Alpes doit faire face à de nouveaux foyers (23 dénombrés au 25 août concernant 54 cas mortels ayant touché surtout des bovins mais aussi des ovins et trois équidés). L’origine des foyers est vraisemblablement la conséquence des circonstances météorologiques : automne 2017 très sec avec des sols fissurés puis premiers mois de l’année 2018 très pluvieux suivis par un été très chaud. Mais l’importance de cette anazootie [2] pourrait aussi avoir pour origine d’importants travaux réalisés pour l’installation d’une ligne haute tension [3] si beaucoup de terre a été déplacée. Les spores de B. anthracis peuvent persister longtemps dans un sol contaminé [4] mais, à l’occasion d’une modification de l’environnement, ces spores peuvent se retrouver à l’air et contaminer les pâtures et le foin (champs maudits) ou l’eau d’abreuvement. C’est pourquoi les herbivores sont les principaux animaux atteints. La viande, les farines d’os ou de sang ainsi que le lait provenant d’animaux malades peuvent être également contaminants. La pasteurisation du lait suffit pour éliminer tout risque de contamination à condition que le lait ait été réfrigéré tout de suite après la traite.
(© Ministère de l’Agriculture, Point de situation du 25/8/2018)
Chez l’Homme, une maladie peu fréquente mais une potentielle arme bactériologique
Chez l’Homme, 100 000 à 200 000 cas sont recensés par an par l’Organisation mondiale de la santé. En France, cette zoonose grave est peu fréquente et touche surtout certaines professions (éleveurs, vétérinaires, équarrisseur, etc.). L’Homme peut être contaminé accidentellement par voie cutanée lors du contact d’une plaie cutanée avec des produits provenant d’animaux infectés (laine, cuir, os, viande, sang). Outre ce charbon cutané (forme la plus fréquente avec plus de 90% des cas), il existe des formes plus graves comme un charbon pulmonaire suite à l’inhalation de spores, et un charbon digestif, conséquence de l’ingestion de produits animaux contaminés. Il a été aussi décrit un charbon par injection chez des sujets drogués. Le charbon pulmonaire est une forme rare et grave, rencontrée principalement chez les trieurs de laine et les tanneurs (maladie des chiffonniers et des cardeurs de laine).
Depuis que B. anthracis est classé dans les agents pouvant être utilisés dans le cadre du bioterrorisme, notamment par son utilisation sous forme de poudre pouvant être inhalée, le charbon humain est à déclaration obligatoire (depuis 2001) afin d’identifier la source d’exposition.
Enfin, si le charbon est transmissible à l’Homme, avec un taux de mortalité élevé en l’absence d’une antibiothérapie précoce qui permet d’éviter la formation de la toxine mortelle par la bactéridie, il ne s’agit pas d’une maladie contagieuse pouvant se transmettre d’une personne à une autre.
Chez les ruminants, une septicémie rapidement mortelle qui impose des mesures d’urgence
La fièvre charbonneuse, anciennement maladie réputée légalement contagieuse (MRLC) soumise à une déclaration obligatoire, est inscrite depuis 2011 sur la liste des dangers de première catégorie pour les espèces animales. Chez les ruminants, elle provoque généralement une septicémie rapidement mortelle. Parfois, elle peut être précédée par des troubles digestifs, avec présence de sang noir dans les selles, ou des troubles pulmonaires, avec un jetage mousseux de couleur rouille.
Il importe de ne pas autopsier un animal suspecté de charbon sur le terrain. Cette précaution élémentaire limite la dissémination de spores à partir de la carcasse et surtout, permet d’éviter une contamination humaine. L’autopsie pratiquée dans un laboratoire spécialisé ou à l’équarrissage permet de noter des lésions de septicémie, et surtout une hypertrophie de la rate, gorgée d’un sang noirâtre non coagulable (d’où le nom de « sang de rate » donné à la maladie). Le diagnostic différentiel concerne toutes les causes de mort subite au pré mais aussi le charbon symptomatique d’origine clostridienne. Des prélèvements de sang sur un animal agonisant permet de faire le diagnostic et d’éviter une autopsie [5].
Lors de l’apparition de la maladie dans un troupeau, il importe d’instaurer une vaccination d’urgence chez les ovins et les bovins pour éviter la survenue de nouveaux cas dans le foyer et les élevages voisins. Malheureusement, la quantité de vaccins disponibles (200 flacons permettant de vacciner 5000 bovins ou 10 000 ovins) fut insuffisante dès les premiers cas de mortalité observés dans les Hautes-Alpes, du fait de la fermeture au mois d’août du laboratoire espagnol distribuant ce vaccin. Cette vaccination est pourtant obligatoire et prise en charge par le ministère. Face à cette pénurie temporaire, le ministère de l’Agriculture et de l’Alimentation a dû solliciter les autres pays européens pour obtenir 21 000 doses bovines de vaccins supplémentaires. Un traitement (bêta-lactamines principalement) a été aussi mis en place. Il doit être très précoce (dès l’observation d’une hyperthermie) pour obtenir une diminution de la mortalité dans un troupeau où la maladie a été diagnostiquée.
Il est plus difficile de savoir si des ruminants sauvages ont pu être atteints dans ces foyers de charbon mais il faut souligner une absence de cas rapportés par le réseau SAGIR (Réseau de surveillance épidémiologique des oiseaux et des mammifères sauvages terrestres en France).
Dans le cas d’un risque de contamination humaine lors de l’apparition de foyers (notamment les éleveurs et les vétérinaires ayant été en contact avec des animaux malades ou des cadavres), il importe d’instaurer des mesures particulières de prévention (antibiothérapie).
Pour éviter à l’avenir d’autres cas de charbon dans les élevages, la vaccination préventive est efficace dans les zones contaminées et ce, pendant plusieurs années mais il est difficile de la préconiser systématiquement lorsque le risque n’est pas avéré, en raison de son coût. Ce risque est difficile à évaluer du fait de l’enterrement très ancien des carcasses charbonneuses et de la longue survie des spores dans le sol. C’est pourquoi l’avis de l’Anses du 7 juillet 2018 souligne l’intérêt d’un recensement officiel rétrospectif des champs maudits permettant d’évaluer ce risque.
(© Anses, Avis du 7 juillet 2018)
Dans ce contexte, on peut regretter que l’avis de l’Anses n’ait pas présenté dans son rapport de 54 pages les travaux publiés dès 1996 sur ce sujet par notre consœur Josée Vaissaire, sur les cas de charbon répertoriés en France entre 1980 et 1995 [6]. En effet, ce travail réalisé avec la collaboration des laboratoires vétérinaires départementaux soulignait déjà les difficultés rencontrées pour cette étude épidémiologique rétrospective car «les archives ne sont pas gardées plus de cinq ans, à l’heure actuelle, et il a fallu faire appel aux mémoires des scientifiques de laboratoire et du terrain ». Responsable du laboratoire national de référence (LNR) sur le charbon depuis plusieurs années [7], Josée Vaissaire devint la responsable du laboratoire associé au centre national de référence (CNR) du charbon de l’Institut Pasteur à partir de 2001. D’autres études lui ont d’ailleurs permis d’établir en 2001 [8] une carte des zones à risque en France répertoriant les cas humains et animaux observés entre 1980 et 2000. On pouvait y remarquer que le département des Hautes-Alpes était déjà répertorié, des cas étant apparus à l’été 1984 à la suite de travaux de creusement pour une adduction d’eau dans la commune d’Aspremont, à 23 km du foyer observé cet été à La Roche des Arnauds.
En conclusion
Une très grande vigilance s’impose car si le charbon est une maladie très ancienne dont l’incidence des cas humains a diminué grâce au développement des vaccins vétérinaires et à la mise en place des mesures de biosécurité pour les produits animaux importés, il est impossible d’éradiquer les sources de contamination permanentes représentées par les sols contaminés par les spores provenant d’animaux malades ou de leurs cadavres, et des cas peuvent réapparaître des décennies après. C’est pourquoi le charbon doit toujours faire l’objet du diagnostic différentiel des morts subites observées chez les herbivores, qu’ils soient domestiques ou sauvages.

